服務介紹
子癲前症又稱妊娠毒血症、妊娠高血壓,是一種懷孕時的併發症,在台灣約有2~5%的發生率,且其中每200個孕婦,就有1個會發生「早發型子癲前症」。這個疾病是孕婦及胎兒產生併發症最主要的元兇,嚴重的時候甚至會造成孕婦及胎兒生命上的威脅。
現在可以透過篩檢,提早進行風險評估,及早預防子癲前症的發生。
本實驗室目前提供以下兩種服務:早期子癲前症風險評估&中晚期子癲前症風險評估。
■ 子癲前症風險評估
在眾多的產科併發症當中,對孕婦與胎兒影響最大的就是「子癲前症」。子癲前症的發生率約為2%,其中小於34週發生的早發型子癲前症,更是孕婦與胎兒產生併發症最主要的元兇。孕婦若胎盤生長因子濃度較低,無法應付胎兒成長過程所需的大量血液供應,就會導致子宮動脈血管擴張不佳,出現子癲前症相關症狀,嚴重還會危害孕婦與胎兒生命安全。
透過早期與中晚期子癲前症風險評估,可及早預測子癲前症發生,提早進行適當療程。
◇ 早期子癲前症風險評估:胎盤生長因子(PlGF)、懷孕相關血漿蛋白A(PAPP-A)篩檢
◇ 中晚期子癲前症風險評估:可溶性血管內皮生長因子受體1(sFlt-1)/胎盤生長因子(PlGF)比值
■ 子癲前症發生原因
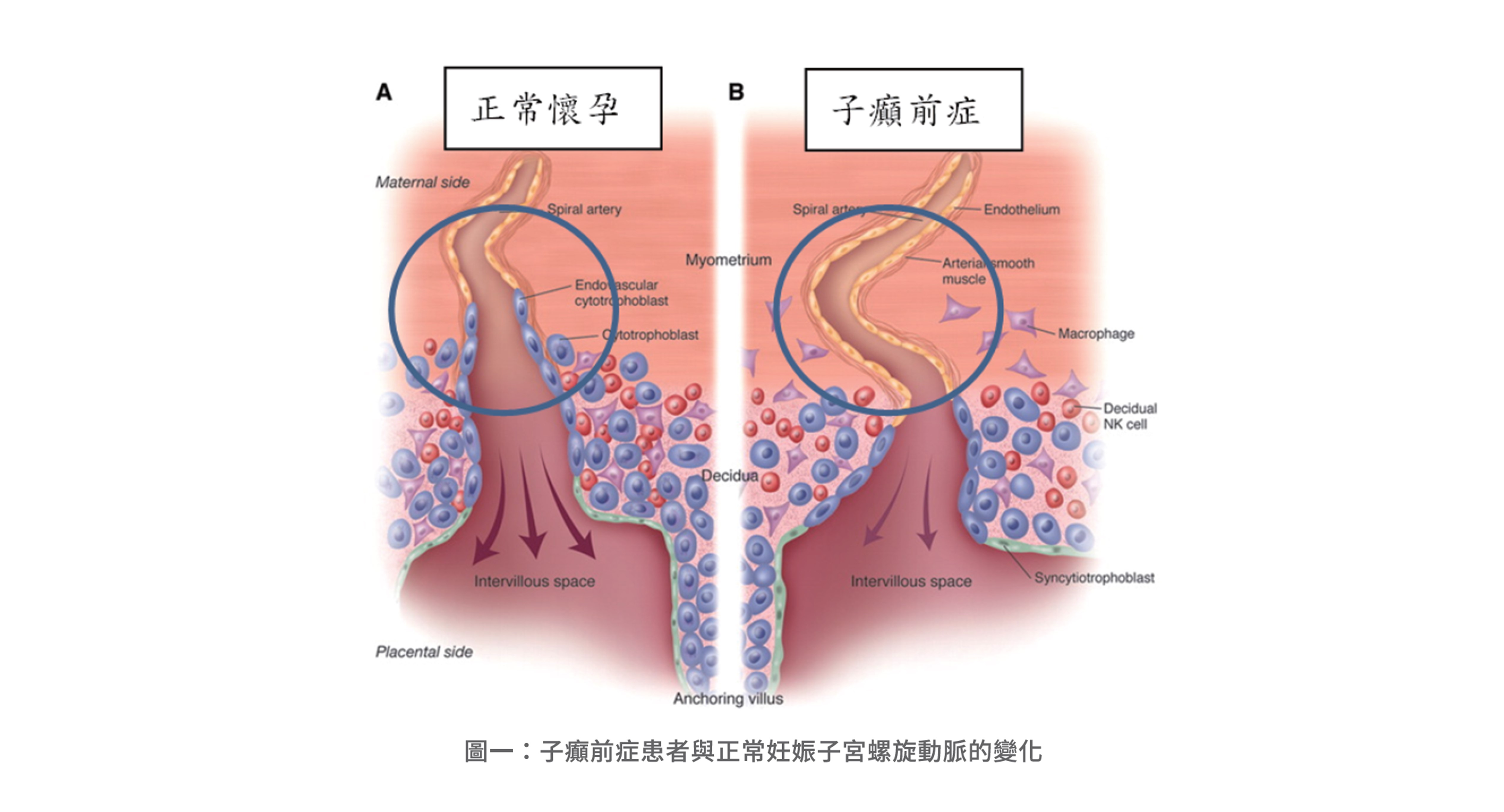
子癲前症發生的原因來自於胎盤,胚胎著床後,會使母體產生胎盤生長因子,胎盤生長因子會使滋養層細胞具有侵入子宮蛻膜的能力,引起與母體進行血液交流的螺旋動脈內的內膜平滑肌層退化,讓子宮螺旋動脈擴張,阻力下降,以應付胎兒成長過程所需的大量血液供應;但子癲前症患者的胎盤生長因子濃度較低,因此子宮動脈血管擴張不佳,就引發子癲前症。
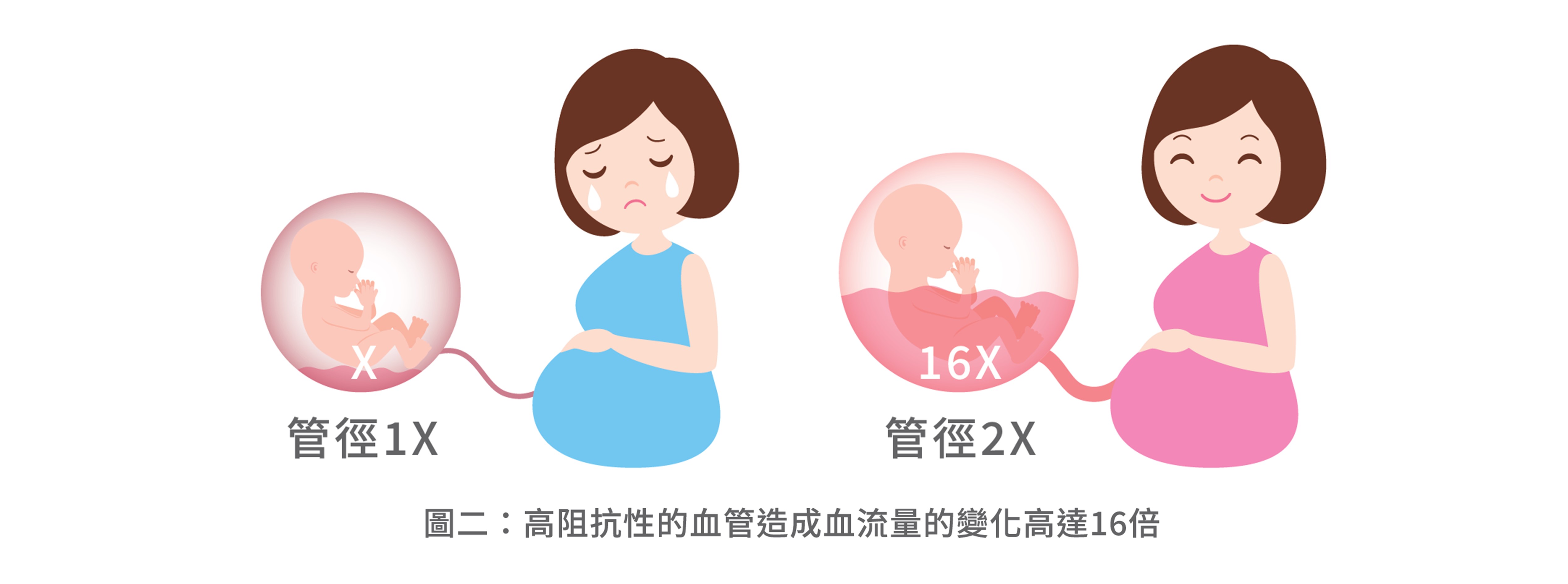
懷孕初期因為胎兒的血液供應需求不大,不會產生影響;但隨著懷孕週數增加,血管的管徑大小若相差1倍,所產生的血流量差異卻是高達16倍,高阻抗的血管不足以應付胎兒成長過程所需的大量血液,孕婦的血壓就會上升,以供輸血液給胎兒,也因此發生子癲前症。
檢測說明
■ 早期子癲前症風險評估
懷孕初期有效預防子癲前症發生
研究顯示,於第一孕期(8-13+6週)抽血檢測胎盤生長因子(PlGF)與懷孕相關血漿蛋白A(PAPP-A),可以篩檢80%早發型子癲前症,若搭配子宮動脈血流檢查及定期血壓量測,更可以有95%的篩檢率。
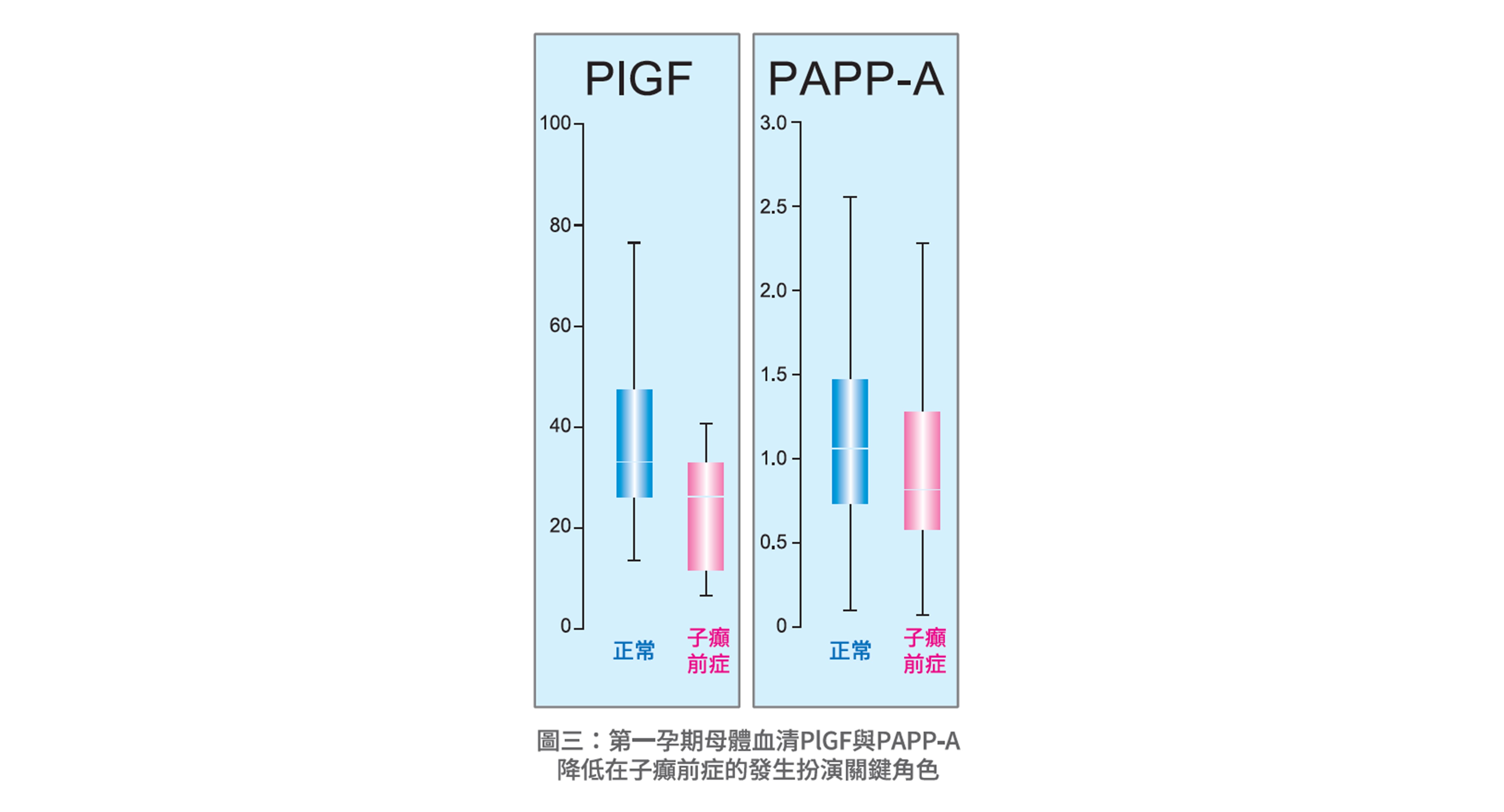
血清中PlGF、PAPP-A濃度的降低會導致胎盤生長功能不良,是一個很好預測早發型子癲前症發生的指標。
文獻顯示,把治療提早至16週前,可以降低80%以上的早發型子癲前症及子宮內胎兒生長遲滯的機率。
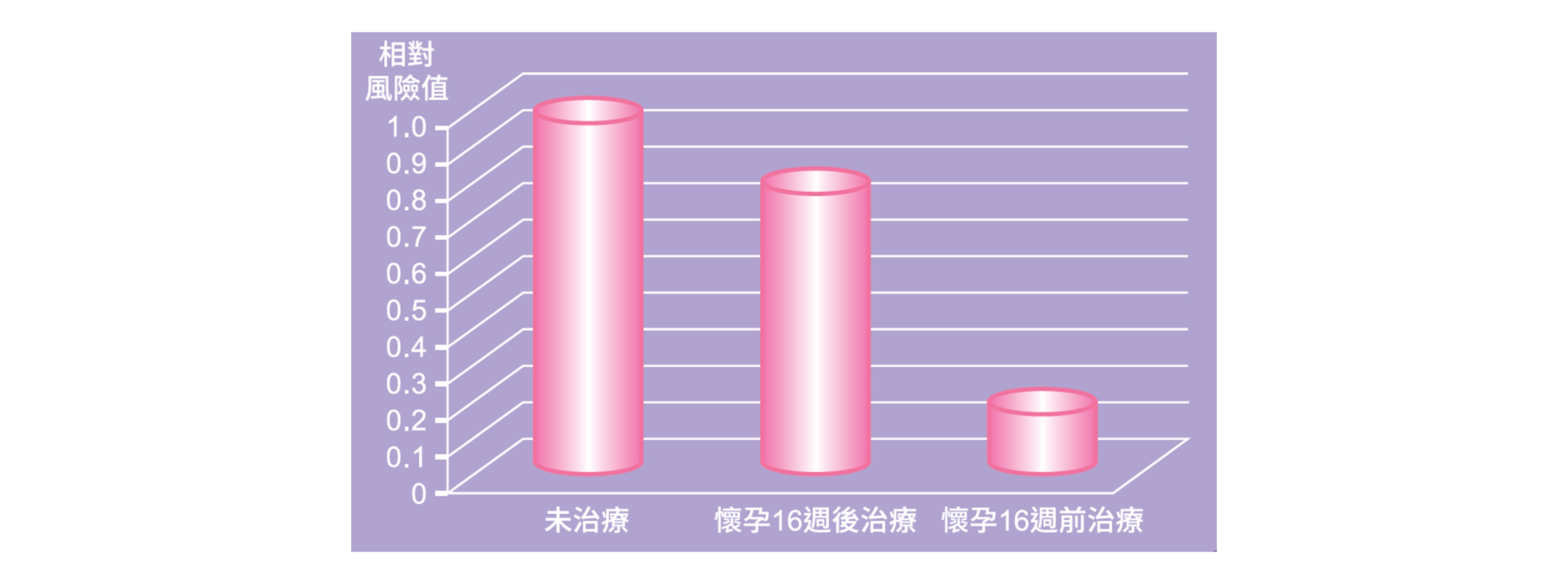
懷孕後期掌握最佳的生產時機
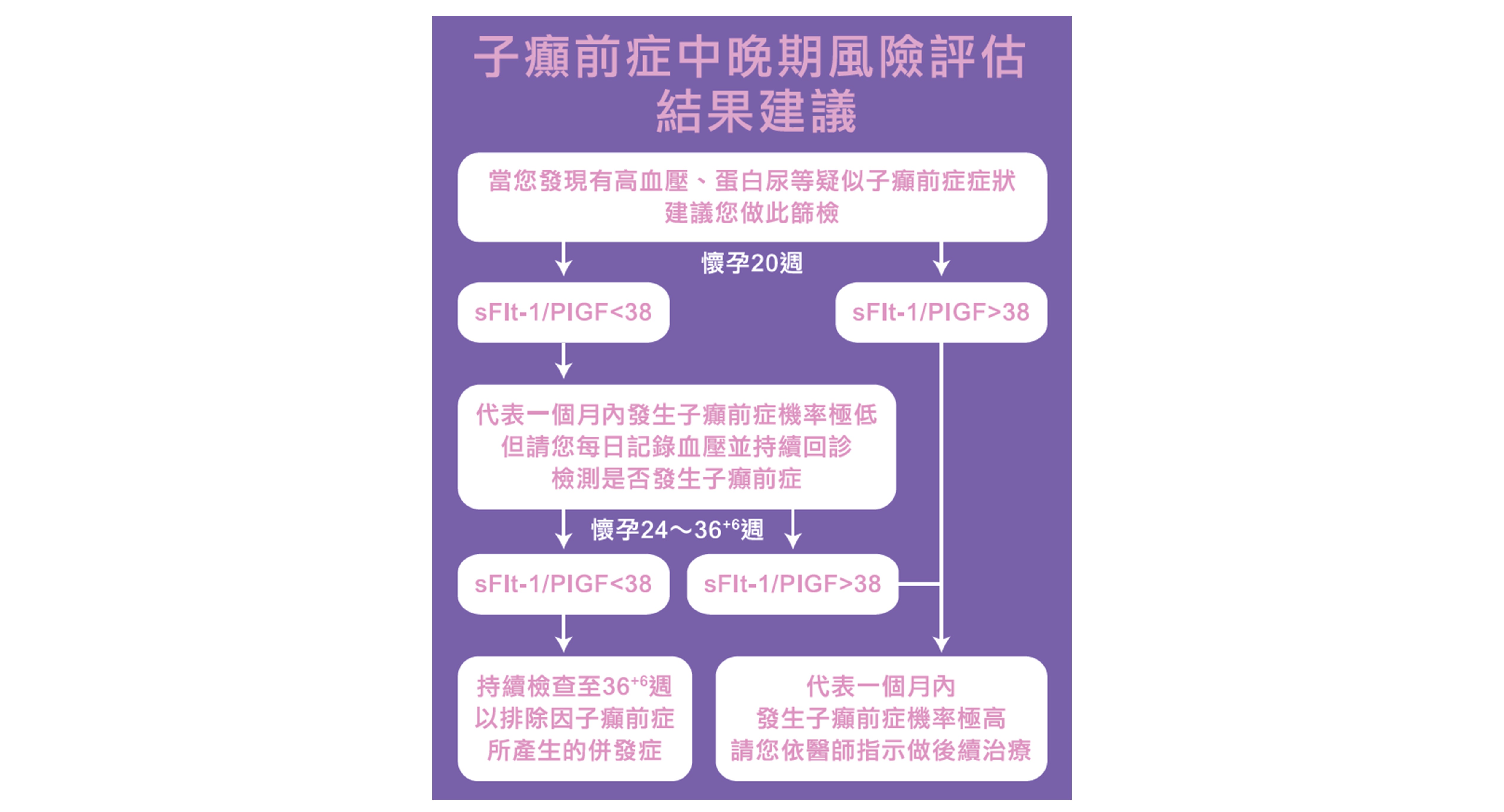
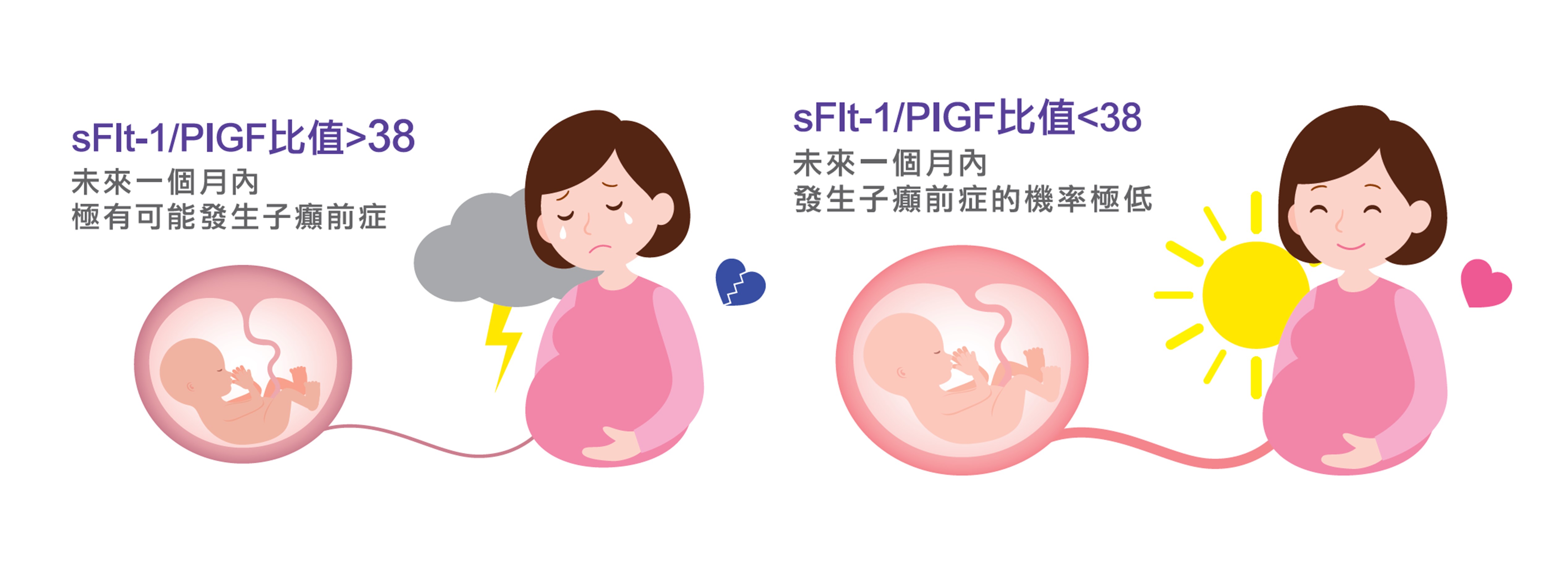
若錯過了子癲前症早期風險評估的時間,可以在懷孕20週之後,利用孕婦血液中sFlt-1/PlGF的比值來判斷胎盤功能不良的程度。
若sFlt-1/PlGF比值<38,代表孕婦未來一個月內發生子癲前症或相關併發症機率極低;相反的,若sFlt-1/PlGF比值>38,則建議孕婦依醫師指示做後續治療。
適用對象
檢測流程
■ 早期子癲前症風險評估
檢測時間: 懷孕8-13+6週
檢測方式 :抽準媽媽的血液檢測
檢測指標: 胎盤生長因子、懷孕相關蛋白質A
評估方式: 以子癲前症風險評估軟體計算風險值
評估結果: 提供34週前和37週前發生子癲前症的機率及37週前子宮內胎兒生長遲滯的機率
檢測流程:
1) 諮詢醫師,了解早期子癲前症風險評估。
2) 懷孕8-13+6週,抽取孕婦血液,檢測胎盤生長因子(PlGF)與懷孕相關蛋白質A(PAPP-A),以子癲前症風險評估軟體計算風險值。
3) 7個工作天內取得檢測報告。
4) 回診由醫師說明檢測結果,並提供臨床建議與注意事項。
■ 中晚期子癲前症風險評估
檢測時間: 懷孕20-36+6週
檢測方式: 抽準媽媽的血液檢測
檢測指標 :可溶性血管內皮生長因子受體1 (sFlt-1)、胎盤生長因子(PlGF)
評估方式: 計算sFlt-1/PlGF比值
評估結果: sFlt-1/PlGF比值<38低風險;sFlt-1/PlGF比值>38高風險
檢測流程:
1) 諮詢醫師,了解中晚期子癲前症風險評估。
2) 懷孕20-36+6週,抽取孕婦血液,檢測可溶性血管內皮生長因子受體1 (sFlt-1)與胎盤生長因子(PlGF),計算sFlt-1/PlGF比值。
3) 3個工作天內取得檢測報告。
4) 回診由醫師說明檢測結果,並提供臨床建議與注意事項。
其他說明